Onderzoekers van het Spaanse kankerinstituut CNIO in Madrid zouden er voor het eerst in geslaagd zijn cellen in levende dieren (muizen) te hebben omgevormd tot stamcellen. Volgens de onderzoekers, onder ‘aanvoering’ van Manuel Serrano, zou dat de mogelijkheid openen om lichamelijke schade, zoals ontstaan door een hartaanval, ter plaatse te ‘repareren’. Helemaal probleemloos is het allemaal niet, want uit hun publicatie in het wetenschapsblad Nature blijkt dat de techniek bij muizen leidt tot het ontstaan van kankercellen. Stamceldeskundigen zijn enthousiast, volgens de BBC, maar stellen ook dat er nog een hoop moet gebeuren vooraleer deze techniek in de praktijk kan worden toegepast.
Stamcellen vormen uit normale lichaamscellen is een techniek die wetenschappers inmiddels onder de knie hebben, maar dat gebeurt in het lab (in vitro). De Spanjaarden zouden het nu voor elkaar gekregen hebben die truc ook in het lichaam van een levend wezen uit te voeren. “Dat is verrassend. Het was niet verwacht. De meesten van ons dachten dat dat niet mogelijk was”, zei Serrano tegen de BBC. De proefdieren waren genetisch zo gemanipuleerd, dat als ze een bepaalde stof (doxycycline) kregen toegediend via hun drinkbakje, bepaalde cellen vier groeifactoren gingen aanmaken die nodig zijn voor het ‘omprogrammeren’ van gewone cellen tot zogeheten geïnduceerde pluripotente stamcellen (iPS). Weefselcellen werden zo dus ’terugveranderd’ in stamcellen. Het vervelende is alleen dat die stamcellen, die kennelijk ‘stuurloos’ waren, zich vervolgens verder ontwikkelden tot kankercellen. Serrano: “Natuurlijk wilden we dit niet. We willen de klok op een beheerste manier terugdraaien. We moeten de voorwaarden zien te vinden om de cellen slechts gedeeltelijk te herprogrammeren zodat ze beschadigd weefsel kunnen repareren.”
Met de gebruikte techniek zou de klok veel verder terug zijn gezet dan met bestaande technieken mogelijk is, met inbegrip van de embryonale stamcellen. Daarom denken sommige stamceldeskundigen ook dat deze techniek niet geschikt is voor therapeutische doeleinden, maar wel de kennis over de ontwikkeling van cellen kan vergroten.
Bron: BBC






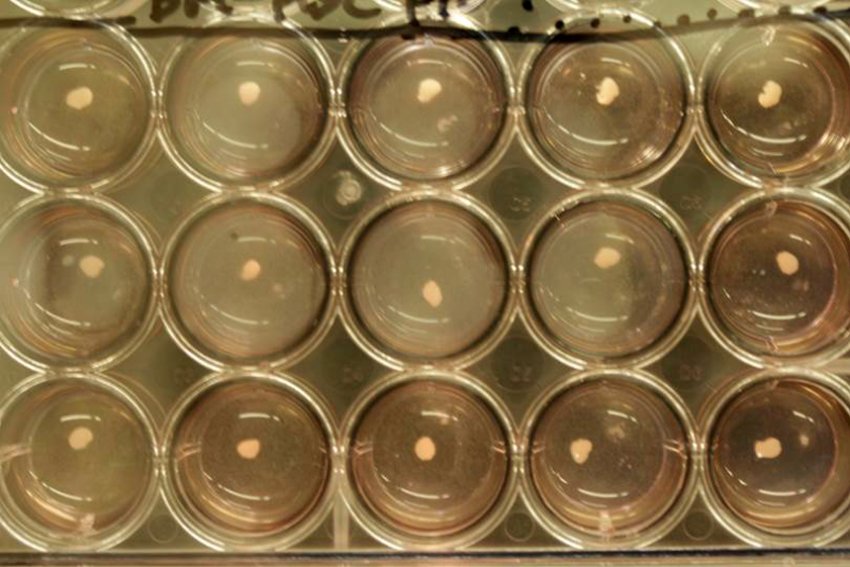 Petrischalen met leverweefsel: een staaltje zelforganisatie van de levercellen (foto Takanori Takebe )
Petrischalen met leverweefsel: een staaltje zelforganisatie van de levercellen (foto Takanori Takebe )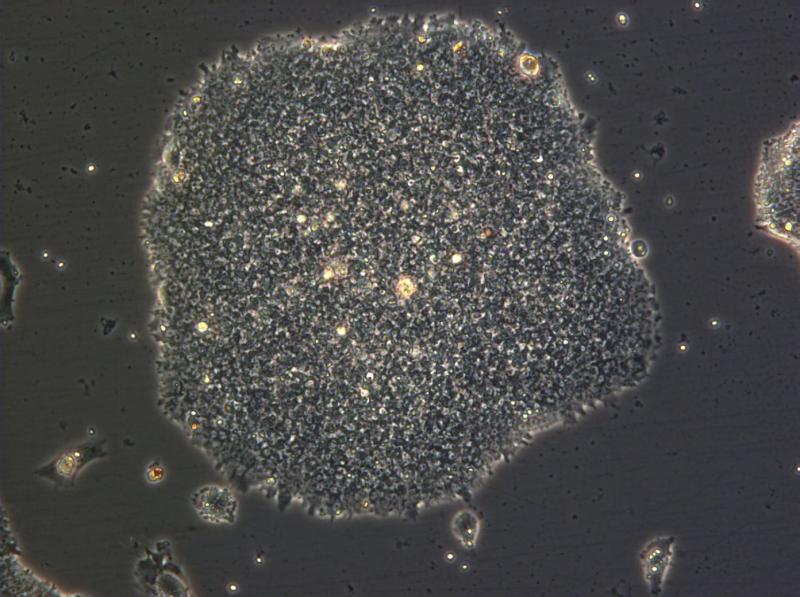 Een stamcelkolonie (100x vergroot). (foto: © Jonathan Göke/GIS)
Een stamcelkolonie (100x vergroot). (foto: © Jonathan Göke/GIS)