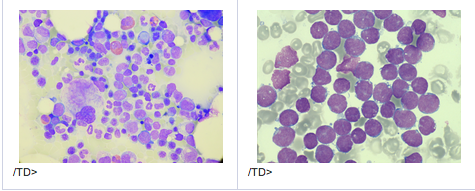
Bloedcellen worden in het beenmerg aangemaakt. Links gezond merg, rechts is te zien dat bijna alle gezonde cellen zijn verdwenen en vervangen door kankercellen (paars).
Lijkt het maar zo of is het echt zo? De laatste tijd kom ik herhaal-delijk berichten tegen waarbij gesleuteld wordt aan de effectiviteit van de CAR-T-celtherapie, een immuuntherapie. Nu hebben onderzoekers het voor elkaar gekregen dat de veranderde T-cellen, die CAR-T-cellen (dus), langer in leven blijven om hun heilzame (maar dodelijke) werking tegen kankercellen langer voort te kunnen zetten. Dat deden ze door bij die CAR-T-cellen een bepaald stofwisselingsmechanisme af te remmen (waar ook kankercellen gebruik van maken). Bovendien ontstonden er geheugen-T-cellen die terugval effectief kan bestrijden.
De immuuntherapie werkt wel, vooral tegen bloedkankers, maar lang niet bij iedere patiënt en die kanker komt nogal eens terug. “Je moet veel van die CAR-T-cellen kweken voordat je ze weer inbrengt bij de patiënt”, zegt Mathias Wenes van, onder meer, de universiteit van Lausanne. “De ziektegeschiedenis van de patiënt in combinatie met het vermenigvuldigingsproces (dat gebeurt in kweken; as) put de cellen uit. Ze bereiken een rijpingstoestand die het levenseinde (van de cel; as) versnelt zodat die niet genoeg tijd krijgt om (effectief; as) te handelen.”
Bij afwezigheid van zuurstof schakelen kankercellen over op een ander stofwisselingsmechanisme, de zogeheten reductieve carboxylering (vorming van organische zuren door reactie met kooldioxide). Daarbij wordt het aminozuur glutamine als alternatieve energiebron gebruikt. Afweercellen maken daar ook gebruik van om (net als kankercellen) zich snel te kunnen vermeerderen. Daarbij wordt het enzymeiwit isocitraatdehydrogenase 2 (IDH2) gebruikt.
Om de rol van dat stofwisselingsmechanisme bij CAR-T-cellen te onderzoeken schakelden ze de aanmaak van dat IDH2-enzym uit bij de CAR-T-cellen. Muisjes die een vorm van bloedkanker (leukemie en mutipel myeloom) kregen die veranderde CAR-T-cellen toegediend. Wenes: “De veranderde CAR-T-cellen vermenigvuldigden zich normaal en verloren niet hun vermogen om aan te vallen. Dat betekent dat reductieve carboxylering niet essentieel voor ze is.”
Geheugen-T-cellen
Wat nog opmerkelijker was is dat de kanker bij de aldus behandelde muisjes verdween, hetgeen boven verwachting was. Wenes: “Zonder die reductieve carboxylering rijpten de T-cellen niet zo ver en behielden ze hun antitumoractiviteit langer. Bovendien, dat is de kern van onze ontdekking, neigden ze er naar zich om te vormen tot geheugen-T-cellen. Dat is een type afweercel dat bepaalde tumorelementen onthoudt die onschadelijk gemaakt moeten worden.”
Die geheugencellen spelen een belangrijke rol in de tweede afweerreactie. Zodra ze een eerder waargenomen ziekteverwekker weer herkennen komen ze meteen in actie. Dat geldt voor virussen, maar ook voor andere ziekteverwekkers zoals de (in feite eigen) kankercellen. Die geheugencellen bieden een zekere mate van immuniteit voor die bedreigingen. Dat werkt ook bij CAR-T-cellen: hoe groter het aantal geheugen-T-cellen, hoe effectiever de kankerbestrijding.
Als remmer voor de reductieve carboxylering (dus in feite van het IDH2-gen) gebruikten de onderzoekers een middel dat al is toegelaten voor de behandeling van bepaalde kankers. Natuurlijk zal de veiligheid en effectiviteit van de methode eerst nog moeten worden bewezen in klinische proeven.
Bron: Alpha Galileo
